MENU
Persönliche Beratung
Jetzt von unseren Experten beraten lassen

Ihr Spezialist für Augenheilkunde 4,7/5
Warum wir?
- Top-Qualität zum Top-Preis
- Über 40 Jahre Erfahrung
- Über 100.000 durchgeführte Augenoperationen
- Modernste und sicherste Technologien & Verfahren
- Nachkontrollen, Medikamente & Nachkorrekturen sind im Preis der Refraktiven Chirurgie inbegriffen (innerhalb von 3 Monaten)
- Umfassendes Behandlungsangebot
- Wirksame & bewährte Medikamente
- 10% Augenlaser Rabatt für Lernende & Studierende
- Finanzierungsmöglichkeit
Preis
Netzhaut- & Glaskörperchirurgie:
Krankenkassenpflichtig.
Haben Sie Fragen?
Wir sind für Sie da
Tel. 071 335 85 85
Fax +41 71 335 85 35
info@augenklinik-teufen.ch
Netzhaut- und Glaskörperchirurgie – Heikle und schwierige Chirurgie aber mit sehr guten Ergebnissen bei uns!
Netzhaut- & Glaskörperchirurgie kurz und bündig
Dank der zunehmenden Wissensvertiefung und den neuen Operationsmethoden im Bereich der Netzhaut- und Glaskörperchirurgie, haben Eingriffe in diesem Bereich in den letzten Jahren stark zugenommen. Zusätzlich können heute viele Netzhauteingriffe ambulant durchgeführt werden. Dennoch sind heute weiterhin bei einigen Netzhautoperationen stationäre Aufenthalte vorgesehen, um damit eine sichere Betreuung zu gewährleisten. Die Behandlung kann sowohl in Lokalanästhesie, als auch in Vollnarkose erfolgen.
Chirurgische Behandlungsmethoden:
Netzhautablösung (Amotio retinae, Ablatio retinae)
Die Netzhaut, welche auf der hinteren Wand des Augapfels liegt, kann sich gelegentlich aus verschiedenen Gründen ablösen. Meistens ist die Ursache dieser Ablösung das Resultat eines Loches oder Rissbildung der Netzhaut, die sich durch die sogenannte hintere Glaskörperabhebung entwickelt. Dadurch fliesst flüssiger Glaskörper durch das Loch hinter die Netzhaut und führt so zu dieser Ablösung. Die Netzhaut erhält Sauerstoff und Nährstoffe durch die darunterliegende Aderhaut (Choroidea). Wenn eine Netzhautablösung auftritt, beginnt dadurch eine Dysfunktion der Netzhaut und zuletzt kommt es zu einer Nekrose (Absterben), da die Netzhaut nicht mehr an der Aderhaut anliegt. Die Folge ist die Verdunkelung des Bildes in einem Abschnitt des Gesichtsfeldes. Obwohl die Netzhautablösung ein seltenes Phänomen ist, ist bei einer Netzhautablösung eine dringende Operationsindikation gegeben, da es im schlechtesten Falle zu einer Erblindung kommen kann. Die Netzhautablösung sollte so früh wie möglich erkannt und sofort behandelt werden.

Obere Abbildung: Sicht bei einem Patienten mit Netzhautablösung.
Ursachen für Netzhautablösungen
- Rissbedingte Netzhautablösung (Rhegmatogene Amotio):
Bei Augapfelprellungen, bei starker Kurzsichtigkeit, aber auch bei normalem Auge und chirurgischen Eingriffen am Auge u.a. können kleine Risse oder Löcher in der Netzhaut entstehen, die dazu führen, dass Glaskörperflüssigkeit unter die Netzhaut fliesst. Die Folge ist eine Netzhautablösung. Diese Form führt am häufigsten zu einer Netzhautablösung. - Zugbedingte Netzhautablösung (Traktive Amotio):
Aufgrund von unterschiedlichen Erkrankungen wie bspw. bei der diabetischen Retinopathie können sich Bindegewebsmembrane auf der Netzhautoberfläche ausbilden. Diese haften sich an einigen Punkten der Netzhaut und ziehen diese von der dahinterliegenden Aderhaut ab. - Flüssigkeitsbedingte Netzhautablösung (Exsudative Amotio):
Sie entsteht dadurch, dass durch eine Schädigung der Netzhautgefässe es zu einer Flüssigkeitsansammlung zwischen der Aderhaut und Netzhaut kommt. Dadurch hebt sich die Netzhaut an.
Typische Symptome einer Netzhautablösung
- Plötzliches Blitzen (sog. Lichtblitze) im Auge
- Schwarzer Schatten oder Vorhang im peripheren Blickfeld
- Fliegende Mücken: Plötzlich entstehende Trübungen
- Sehverschlechterung
Wenn Sie mindestens eines der oben aufgelisteten Symptome für eine Netzhautablösung wahrnehmen, müssen Sie sofort den Augenarzt kontaktieren! Wie üblich gilt auch hier: Je früher mit einer Behandlung begonnen wird, umso höher sind die Erfolgschancen. Hohes Risiko für eine Netzhautablösung haben sowohl Personen mit einer starken Kurzsichtigkeit als auch Personen, die in einem schlimmen Unfall verwickelt wurden.
Operation der Netzhautablösung
Bei einer Netzhautablösung muss operiert werden. Die Operation wird bei uns unter Vollnarkose oder in Lokalanästhesie durchgeführt. Je nachdem wie fortgeschritten die Netzhautablösung ist, gehen damit unterschiedliche Erfolgschancen einer Operation einher. Sofern die Netzhautablösung früh erkannt wird, können Sie mit grossen Chancen auf eine erfolgreiche Netzhaut-Operation rechnen und Ihr Sehvermögen wird danach nicht mehr beeinträchtigt sein. Falls aber die Makula (Ort des schärfsten Sehens), die sich in der Mitte der Netzhaut befindet, sich ablöst, stehen die Erfolgschancen auf ein gutes Sehvermögen relativ gering. Die operative Behandlung der Netzhautablösung beinhaltet unterschiedliche Verfahren, je nach den vorhandenen Umständen. Diese beinhalten die sogenannte pneumatische Retinopexie, Plomben-Applikationen, Umschnürungen und Glaskörper-Chirurgie (Vitrektomie).
a) Pneumatische Retinopexie
Die pneumatische Retinopexie ist ein Verfahren, in welchem eine Gasblase in den Glaskörperraum injiziert wird, entweder vor oder nachdem das Loch durch Laser oder Kryokoagulation (Gefrierung) angegangen wird. Die Gasblase wird meistens über das Loch platziert, was verhindert, dass Flüssigkeit unter die Netzhaut gerät. Die Positionierung der Gasblase ist abhängig von der Position des Patienten. Diese Operation ist geeignet für die Ablösung mit Netzhautlöchern im oberen Bereich.
b) Die Plomben- und Bandapplikation
Verschnürung sind wahrscheinlich die am meisten durchgeführten Operationen zur Behandlung der Netzhautablösung. Bei diesem Verfahren wird ein Plomben- oder Silikonband um das Auge platziert. Das Band wirkt von aussen eindellend, wodurch sich die sogenannte Glaskörpertraktion am Loch vermindert. Bei dieser Operation wird ein Band oder eine Plombe oder beides verwendet. Dieses Material wird mit Fäden oder mit Nähten an der Sklera fixiert. Bei manchen Fällen punktiert der Chirurg Flüssigkeit unter die Netzhaut, dort wo die Netzhaut abgelöst ist und verschweisst das Löchlein mit dem Laserstrahl oder mit dem Kryostift (Kältestift).
c) Vitrektomie
In einigen speziellen Fällen ist eine Vitrektomie zur Behandlung der Netzhautablösung notwendig. Bei diesem Verfahren wird der Glaskörper aus dem Auge entfernt, mittels eines Instrumentes (Vitrektor). Dieses Instrument benützt eine dünne Guillotine, die den Glaskörper durchschneidet und aspiriert. Der Gaskörper wird durch eine Salzlösung ersetzt. Der Laserstrahl oder der Kryostift wird typischerweise benutzt, um die Risse oder Löcher zu behandeln. Oft wird eine spezielle Flüssigkeit mit dem Namen Perfluorcarbon oder Perfluoron in das Auge injiziert, um die Netzhaut wieder zum Anliegen zu bringen. Manchmal wird auch eine eindellende Operation kombiniert durchgeführt.
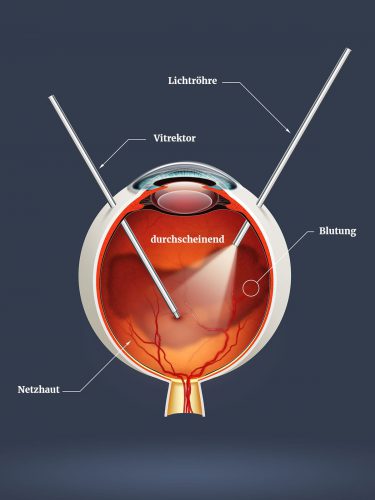
Obere Abbildung: Schematische Darstellung der Vitrektomie Operation.
Erfolgswahrscheinlichkeit
Die Netzhaut-Operation kann in ca. 90% der Fälle erfolgreich sein. Trotz eines anatomischen Erfolges kann sie nicht immer auch ein funktioneller Erfolg sein. Patienten bei denen die zentrale Netzhaut vor der Operation noch anliegend ist, haben die beste Prognose.
Nach der Operation der Netzhautablösung
Nach der Behandlung werden Antibiotika und antientzündliche Augentropfen verabreicht, während einer Woche oder länger. Der Chirurg verschreibt die notwendigen Medikamente und Verlaufskontrollen. Die Erholung nach einer Netzhautablösung wird weitgehend von der Lokalisierung und Ausdehnung der Ablösung abhängen, die vor der Operation erfolgt. Patienten die eine periphere Ablösung hatten, haben eine kürzere Erholungszeit und erzielen ein besseres Resultat als solche mit einer zentralen Netzhautablösung. Die Patienten, welche eine totale Ablösung hatten, haben eine schlechtere Prognose. Aber in jedem Fall ist das Endresultat erst nach einigen Monaten ersichtlich und stabil.
Peeling der epiretinalen Membran (Membranektomie)
Die epiretinale Membran, auch bekannt als Macular pucker oder als cellophane Retinopathie, ist ein Zustand, der charakterisiert ist durch das Wachsen einer Membran über der Makula (zentrale Netzhaut). Ähnlich, wie das Wachsen einer Narbe über das Zentrum der Netzhaut, kann die Störung mit dem zentralen Sehen interferieren. Die epiretinale Membran kontrahiert sich und verursacht eine Verziehung der zentralen Netzhaut, wobei das Bild beim Sehen verzogen wird. Die meisten Patienten bemerken, dass Objekte verwaschen und verformt sind, und/oder dass das zentrale Sehen reduziert ist, abhängig vom Grad der Erkrankung.
Epiretinale Membrane können auch mit anderen Krankheiten verbunden sein, obwohl der grösste Teil dieser Formen idiopathisch ist, das heisst, dass man die Ursache nicht genau kennt. Gewisse Erkrankungen sind gewöhnlich in Gesellschaft mit der epiretinalen Membran wie vorangegangene Netzhautablösungen und Operationen an der Netzhaut, entzündliche Erkrankungen (Uveitis, Risse an der Netzhaut, Venenastthrombose oder Zentralvenenverschlüsse). Je nach Zustand wird die Operation empfohlen. Die Entscheidung dazu hängt ab von der Sichtabnahme und der Verziehung des Bildes.
Indikationen für das Peeling von epiretinalen Membranen
- Das Vorhandensein einer epiretinalen Membran
- Verziehung und/oder Abnahme der Sicht
Das Membran-Peeling beginnt mit einer Vitrektomie (Glaskörper-Operation)
Der Glaskörper-Netzhaut-Spezialist benutzt extrem feine Pinzetten unter hoher Vergrösserung, um diese Membranen anzufassen und vorsichtig von der Netzhaut wegzuziehen Auch werden mit Diamant bestäubte Instrumente benützt, um die Membrane zu entfernen. Allenfalls werden Luft oder Gas als Tamponade in das Auge injiziert. Eventuell werden Nähte zum Verschluss der Inzisionsstelle durchgeführt. Diese Behandlung ist wohl die schwierigste Operation, die bisher am Auge durchgeführt wird.
Nach der Entfernung der Membran (Peeling)
Falls zusätzlich Luft oder Gas injiziert werden, muss der Kopf nach unten gehalten werden (vgl. Makulaloch-Chirurgie). Nach dem Entfernen der Membran sollte sich die Sicht allmählich verbessern. Das beste Visusresultat wird in der Tat erst nach 3-6 Monaten erreicht. Wegen möglicher permanenter Schädigung der Netzhaut als Folge dieser Membran wird die Sicht bei einigen Patienten nicht ansteigen. Trotzdem empfinden ca. 80-90% der Patienten eine Sichtverbesserung nach der Operation. Potentielle Komplikationen der Membranentfernung beinhalten: Infektionen, Blutungen, Netzhautablösung und eine Zunahme der Kataraktbildung. Ein Rezidiv (Rückfall) dieser Membran ist in ca. 10% der Fälle nach der erfolgten Operation zu erwarten.
Makulaloch-Chirurgie
Ein Makulaloch entwickelt sich meistens spontan, vor allem sind Frauen im Alter betroffen. Die Entwicklung des Makulaloches geht durch verschiedene Stadien und jedes progressive Stadium verschlechtert die Sicht. Es wurde postuliert, dass das Schrumpfen des Glaskörpers einen Zug an der zentralen Netzhaut (Fovea) entwickelt und es dadurch eventuell zum Auftreten eines Loches kommt. Die Ursache der tendenziellen Entwicklung eines Makulaloches wird noch weiter untersucht.
Die Diagnose eines Makulaloches ist im frühen Stadium wechselnd und schwierig, besonders wenn noch Begleiterkrankungen der Makula vorhanden sind, wie z. B. die altersbedingte Makuladegeneration (AMD). Der Augenarzt muss sowohl auf die Sicht, als auch die kleinsten Veränderungen achten. Im frühen Stadium können leicht gelbe Flecke oder Ringe an der Makula auftreten. Manchmal ist die Durchführung der Fluoreszenzangiographie im Erstellen der Diagnose hilfreich. Dieses diagnostische Vorgehen ist extrem sicher und beinhaltet die Applikation des intravenösen Fluoreszein-Farbstoffs, gefolgt von der Netzhautphotographie.
Durch die Makula-Chirurgie kommt es in ca. 70% der Fälle zu einem Verschluss des Loches. Das Risiko, dass sich auch am anderen Auge ein solches Loch entwickelt, ist in ca. 10 % der Fälle vorhanden.
Indikationen für eine Makulaloch-Chirurgie
- Vorhandensein des Makulaloches, bestätigt durch die Untersuchung
- Verminderte Sicht wegen des Makulaloches
Die Entscheidung zur Operation wird beeinflusst durch die Sichtabnahme und/oder den Zustand des Gegenauges.
Operation
Die Behandlung des Makulaloch-Auges beginnt zunächst mit einer sogenannten Vitrektomie. Der zweite Eingriff beinhaltet typischerweise eine Entfernung der Membran.
Entfernung der Membran auf der Makula
Schlussendlich wird in den meisten Fällen eine Gasblase in den Glaskörperraum platziert, damit das Makulaloch geschlossen wird. Nach der Operation muss der Patient den Kopf für 1-2 Wochen nach unten halten, damit die Gasblase über dem Makulaloch liegt. Eine Alternative zur Gasinjektion ist die Injektion von Silikonöl in den Glaskörperraum am Schluss der Operation. Die Applikation von Silikonöl erfordert keine Haltung des Kopfes nach unten, sondern es wird in einer zweiten Operation das Silikonöl entfernt, gewöhnlich einige Monate nach der erfolgten ersten Operation.
Nach der Makulaloch-Chirurgie
Nach der Makulaloch-Chirurgie muss das Gesicht während 1-2 Wochen nach unten gehalten werden, wenn Gas in das Auge injiziert wurde. Das Gas hält das Makulaloch geschlossen während es heilt. Diese Haltung muss aber nur solange eingenommen werden, solange Gas im Auge vorhanden ist. Bei Silikonöl, wie oben schon erwähnt, ist diese Massnahme nicht nötig. Nach der Operation werden Antibiotika verabreicht und anti-entzündliche Augentropfen für die ersten Wochen nach der Operation. Es werden dafür spezielle Anweisungen abgegeben.
Risiken der Makulaloch-Chirurgie
Das Risiko der Makulaloch-Chirurgie beinhaltet: Blutungen, Infektionen, Netzhautablösung, Glaukom (Grüner Star) und eine Progression der Katarakte (Grauer Star).
Downloads von Merkblättern:
Ihr persönlicher Beratungstermin
Der Augenarzt Dr. med. Aldo Scarpatetti berät Sie gerne individuell in unserer Augenklinik in Teufen zu den Möglichkeiten der Netzhaut- und Glaskörperchirurgie. Vereinbaren Sie jetzt Ihren Beratungstermin.






